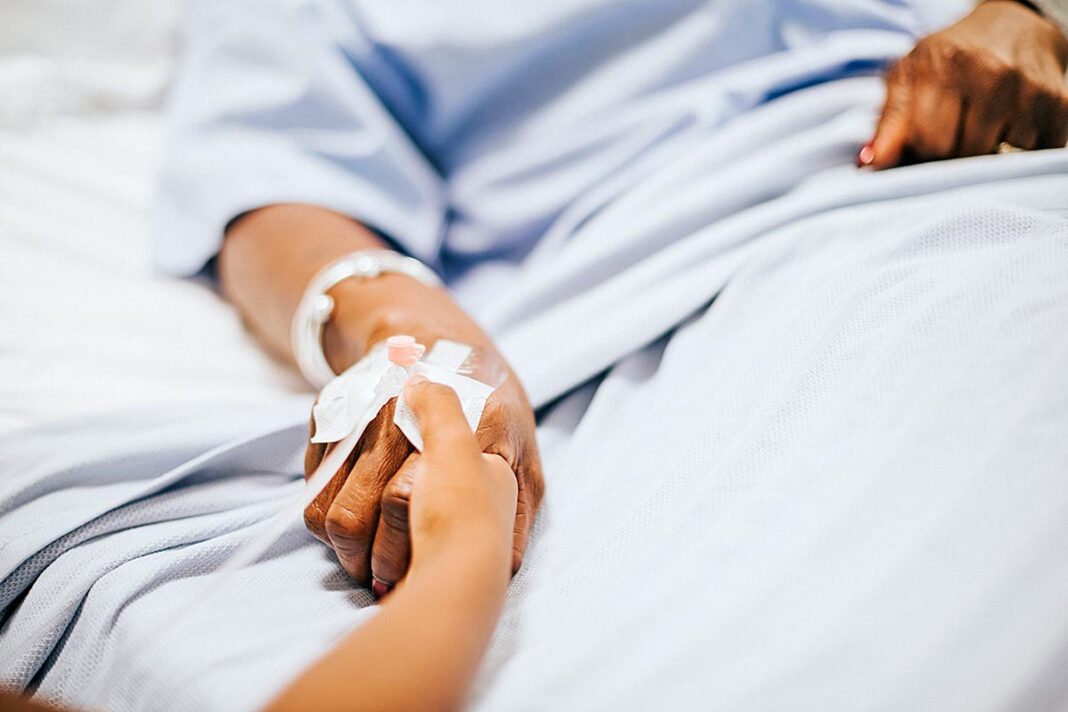
La muerte es un tema más de la vida. Si andamos como locos para dejar arreglados los papeles del testamento y demás, ¿por qué no dedicar un tiempo a preparar tus últimos días de vida y decidir cómo quieres que sean?

Derecho a Morir Dignamente (DMD) es una asociación que promueve el derecho de toda persona a disponer con libertad de su cuerpo y de su vida, y a elegir libre y legalmente el momento y los medios para finalizarla. Defiende, de forma especial, el derecho de los enfermos terminales e irreversibles a morir sin sufrimiento, si ese es su deseo expreso. Hablamos con Pilar Cartón, vicepresidenta de DMD.
-En 2021 se consigue la aprobación de la Ley Orgánica de Regulación de la Eutanasia. ¿Cuál es la sensación dentro de la organización tras casi 40 años de lucha?
-Mucha satisfacción porque se ha conseguido uno de los objetivos más importantes que teníamos dentro de la asociación que es la legalización o, dicho de otro modo, la no penalización de una ayuda a morir en las circunstancias en las que yo lo solicito y quiero. Se trataba también de una demanda social desde hacía mucho tiempo a juzgar por las encuestas realizadas (un 77,5% a favor según el CIS), no solo de la población en general sino también del personal sanitario. Lo que está claro es que hoy en día no se muere uno de muerte natural, se tarda mucho, el proceso es lento y dentro de él hay una serie de decisiones que yo puedo tomar, una de ellas es “no quiero estar más aquí, el sufrimiento es indecible y siento que ya he cumplido. Por favor, ayúdenme”. Hoy en día la medicina puede hacerlo.
“Hoy no se muere uno de muerte natural, el proceso es lento. En ese momento, puedo tomar una serie de decisiones, una de ellas es ‘no quiero estar más aquí, el sufrimiento es indecible, siento que ya he cumplido. Por favor, ayúdenme’. Eso la medicina puede hacerlo”
-¿Dónde centran sus preocupaciones en este momento?
-Pues sobre todo en cómo se está aplicando la ley. Se trata de una norma muy garantista, pero ¿para quién? Para el personal sanitario, para la sociedad, pero para la persona que realmente lo ha solicitado, que ha reflexionado sobre ello y que desea abandonar esta vida, es un proceso burocrático y lento. Por otro lado, y aunque hay avances evidentes, nosotros tenemos ganas de que se amplíe la ley y estamos preparando propuestas en este sentido. En Bélgica y Países Bajos nos llevan más de veinte años de ventaja, han ido evolucionando y eso nos anima a seguir por ese mismo camino.
-Acaban de celebrar su congreso nacional en Oviedo. ¿Cuáles son las principales conclusiones a las que han llegado?
-Tenemos una estructura federal, en cada zona hay equipos que se ocupan sobre todo de vigilar de alguna manera el cumplimiento de esta Ley, y vemos que no en todos los sitios se cumple de la misma manera. Se trata de una ley nacional pero la puesta en práctica depende de cada comunidad autónoma. En Asturias se puso muy pronto a funcionar un equipo dentro de la consejería de Salud que monitoriza todo el proceso. Navarra, País Vasco y Cataluña están haciendo también avances muy importantes en la aplicación de dicha ley. En otras comunidades hay más dificultades, se ponen más piedras en el camino. No hablamos de números, sino de personas que han tomado una decisión muy importante en su vida porque lo están pasando mal, y ahí nos encontramos con que en ocasiones prima la burocracia, las ideologías con todas sus reticencias, todo ello aumenta el sufrimiento en las personas. Por eso hay que seguir vigilando, proponiendo, reuniéndose con el ministerio, con las comunidades autónomas para que esta Ley se cumpla en todos sus términos.
“La Ley que regula la eutanasia es muy garantista para el personal sanitario y para la sociedad, pero para la persona que realmente lo ha solicitado, es un proceso muy burocrático y lento”

-Por lo que comenta, la línea ideológica sí influye a la hora de garantizar el acceso a este derecho.
-Sí, influye y mucho. Hay comunidades que retrasan la puesta en marcha de la Ley, no han formado a profesionales en este tema, tienen sistemas sanitarios públicos muy castigados (con lo cual es difícil atender a estas cosas) y algunas incluso han incluido a personas que claramente se han manifestado en contra de esta Ley en comités de garantía y evaluación. Todo esto claro que influye. Es importante recordar que se trata de un derecho que se encuentra en la cartera sanitaria, es una prestación. El proceso se tarda en empezar, los plazos se amplían y eso conlleva mucho sufrimiento. Solicitar la eutanasia no es una broma, una neura con la que uno se levanta de repente un día por la mañana. Todos deseamos vivir, lo que no queremos es sufrir, ni sentir que nuestra vida ya no merece ser vivida; que no te escuchen, minusvaloren tu decisión, o la prolonguen en el tiempo es un sufrimiento añadido.
“Solicitar la eutanasia no es una broma ni una neura con la que uno se levanta de repente un día por la mañana. Todos deseamos vivir, lo que no queremos es sufrir, ni sentir que nuestra vida ya no merece ser vivida”
-¿Qué requisitos a día de hoy son necesarios para optar a la eutanasia? ¿Qué pasos hay que seguir?
-Ser mayor de edad, tener nacionalidad española o una residencia superior a un año -por aquello de evitar el turismo de eutanasia-, tener capacidad de decisión, que la persona esté consciente y tenga claro lo que quiere. En caso de que haya perdido esa capacidad porque su proceso esté al final, tenga una enfermedad mental degenerativa, etc., se podrá echar mano del testamento vital que ha tenido que realizar la persona previamente en el que ha dejado escrito que quiere recibir esa prestación sanitaria. ¿Qué me exigen para mandar ese escrito? Tener una enfermedad crónica incurable o un padecimiento crónico e imposibilitante. Se centra mucho en el sufrimiento de la persona y es ella quien evalúa qué grado de sufrimiento tiene.
-¿Cómo se pone en marcha?
-Presentas una primera instancia donde solicitas esta prestación, a partir de ahí se te asigna un médico/a responsable -normalmente suele ser el médico de cabecera que es quien conoce todo tu historial clínico-; ese facultativo hace una valoración que puede ser positiva o negativa, si es positiva presentas una segunda instancia donde reafirmas tu decisión. El médico responsable se entrevista contigo, comprueba que estás consciente, te ofrece todas las posibilidades que tienes a tu alcance, y corrobora que quieres seguir adelante. A partir de ahí aparece un segundo médico/a, denominado consultor, un profesional que conoce tu dolencia, que hará un estudio del proceso y deducirá si procede o no seguir adelante. En caso afirmativo, pasará a la Comisión de Garantía y Valoración del Principado de Asturias, un órgano dependiente de Salud y formado por personal sanitario y jurídico que son los que tendrán la última palabra. Si todo va bien, se comunica al solicitante que la prestación de ayuda a morir ha sido concedida y será él quien a partir de ahí decida cómo y dónde quiere hacerlo. Se le ofrecen todas las facilidades para que sea lo más confortable posible tanto para él como para toda su familia y siempre estará asistido por personal sanitario que garantice el éxito del proceso hasta el final.
“A todos nos gustaría morir casi sin darnos cuenta, pero eso no se da fácilmente porque existe la medicina y en cuanto te encuentras un poco mal vas al médico o a urgencias”
-¿Cuántas personas han solicitado una muerte digna y cuántas lo han conseguido?
-La eutanasia no es algo habitual que la gente pida en masa, son casos muy excepcionales. Tenemos datos de 2022, los del año pasado aún no han salido. Lo pidieron 25 personas y lamentablemente, 11 fallecieron antes de la realización de la prestación, son un 40% del total. Lo que no está analizado es el por qué. Desde la asociación creemos que la asignación de médico/a responsable es uno de los elementos que más entorpecen el proceso. Aquí en Asturias hay un equipo que funciona cada vez mejor, cada vez se acortan más los plazos. Otra posible causa es que se espera muy al final para poner en marcha esta decisión. La formación de muchos profesionales en estos temas es escasa, a veces los pronósticos no se dicen claros al paciente, o el mismo paciente tiene miedo de preguntar directamente: ¿qué me queda de tiempo?, ¿cómo va a ser mi vida a partir de ahora? Luego también está el silencio familiar, eso de no decir nada al paciente… todo eso contribuye a que el tema se ralentice. Otros lo piden tan a última hora que no da tiempo a poner el proceso en marcha que puede tardar como mínimo un mes. La eutanasia no está pensada para estos casos, sino para procesos donde se pide con tiempo para programar ese final. Para estos otros casos existen sedaciones paliativas u otro tipo de medidas.
–Hablar de la muerte sigue siendo un tabú.
-Sí, es algo que no nos planteamos en nuestra vida. A todo el mundo nos gustaría morir casi sin darnos cuenta, plácidamente, “me acuesto un día y no me levanto”, pero eso no se da fácilmente porque existe la medicina y en cuanto te encuentras un poco mal vas al médico o a urgencias. Resulta curioso que programemos todo en nuestra vida con tiempo -casarnos, tener hijos- y esto que es inexorable, que sabemos que a todos nos llega, optemos por mirar a otro lado. Tenemos una población muy envejecida, la mayoría pasamos de los 65 y 75, y a medida que vamos cumpliendo años lo que necesitamos no es que nos curen, sino que nos cuiden. A un bebé no se le lleva a un médico generalista, sino a un pediatra que le dice específicamente lo que necesita. Y resulta que en nuestro país no hay gerontólogos. Esta mentalidad debe ir cambiando porque las necesidades son otras.
“Cuando una persona pierde la consciencia -coma, demencia, ictus- si no ha hecho previamente el testamento vital, ya no puede solicitar la eutanasia”

-En estos cuarenta años que llevan trabajando, ¿han visto evolución en este sentido?
-De alguna manera sí se ha roto un poco el tabú, pero no es suficiente. Nosotros ponemos unas mesas informativas en la zona centro de Oviedo, dos días a la semana durante la primavera. Al principio la gente ponía una cara como diciendo “qué me estás contando” o “yo de eso no quiero hablar”. Ahora, sin embargo, y cada vez más, la gente dice que conoce el tema, está informada, otros se acercan para interesarse por el testamento vital. La eutanasia ha puesto encima de la mesa el tema y se empieza a hablar de ello.
Por otro lado, los profesionales también necesitan más naturalidad a la hora de hablar del tema. A nosotros nos llaman para dar charlas en algunas especialidades, en cursos de formación, y eso les facilita esa conversación difícil con el paciente para informarles sobre su pronóstico, pero de una forma bien dicha: Mire, esto va a ir así, estas son las opciones, ¿qué quiere hacer usted?
-¿Por qué es tan importante hacer el testamento vital y en qué consiste?
-Es un documento legal donde dejas por escrito qué cuidados quieres recibir al final de tu vida, incluso si llegado el momento es posible y cumples los requisitos que exige la ley, que te ayuden a morir. Cuando una persona pierde la consciencia -coma, demencia, ictus- si no ha hecho previamente el testamento vital, ya no puede solicitar la eutanasia. Eso es lo relacionado con la parte legal. A otro nivel, el testamento vital es algo que nos ayuda a reflexionar y hablar del tema. No es algo que se haga en solitario, suele compartirse con amigos, familia y suele hacerse por consenso. También es un acto de generosidad para los tuyos y para el propio personal médico porque así no les pones en ninguna disyuntiva. Es un tema que asimismo genera debate y abre la espita a ese cambio de conciencia. La campaña de testamento vital que se hizo aquí en Asturias decía: Reflexiona, decide y registra.
“La línea ideológica influye, y mucho, a la hora de garantizar el acceso a este derecho”

-¿Existen muchos médicos objetores a esta ley en Asturias?
-Es un tema del que se habla mucho, pero la realidad es otra. Los objetores son casos contados. Sí puede haber cierto temor a lo desconocido por parte de algunos profesionales si se les plantea un caso de estos por primera vez y no tienen formación, aunque eso era más antes, hoy esto ha cambiado. O que se sientan solos ante la toma de decisiones; el sistema es muy garantista, el proceso burocrático lleva mucho trabajo y sabemos que todos estos profesionales están de trabajo hasta arriba. También está ahí el temor a ser señalado.
En todo este tiempo que llevamos trabajando, no nos hemos encontrado con ningún caso en Asturias, todo lo contrario, los testimonios que tenemos son muy positivos. Puede haber algún caso, pero como digo no es lo habitual, ni siquiera a nivel nacional.
-¿Qué piden las personas que acuden a su asociación?
-Fundamentalmente información sobre testamento vital, leyes de final de vida, eutanasia y luego también acompañamiento a nivel burocrático. Una vez que han tomado la decisión, les damos toda la información detallada. Hay un equipo dentro de la asociación encargado de ofrecer una atención personalizada.
“La gente no quiere morir. Es una decisión muy meditada que elige una minoría de personas”
-¿Cuáles son los argumentos en contra más comunes con los que se encuentran las personas que quieren ejercer ese derecho?
-El más habitual, “que nadie tiene derecho a acabar con su vida porque es sagrada”, eso se basa en creencias religiosas. Hay otro argumento que defienden algunos y es que para eso están los cuidados paliativos. Eso no es cierto. Hay personas que no quieren esos cuidados, lo que desean es poner fin a una etapa larga que se prolonga en el tiempo, que implica sufrimiento y piden una solución más radical. Otro argumento es el de la “pendiente resbaladiza”, “si uno empieza genera un efecto contagio y le siguen otros”. Eso tampoco es verdad. La gente no quiere morir. No se levanta un día por la mañana y se le ocurre esta feliz idea. Es una decisión muy meditada que elige una minoría de personas. Otro argumento es eso de que la medicina ha avanzado mucho y hay nuevos fármacos y tecnologías que pueden con todo. Puede que sí, que puedan ayudar a mi cuerpo físico, pero no a la persona que yo soy, que he sido, que no desea pasar sus últimos días mirando a una pared. Son todos ellos argumentos de poco peso, pero están ahí y en cierta forma, responden a los miedos que tiene esta sociedad. La mayoría de comunidades donde más trabas se ponen a la Ley de Eutanasia son, precisamente, las que peor funcionan en el tema de los cuidados paliativos.
-Desde su asociación, ¿qué entienden por muerte digna?
-Dignidad es la capacidad de tomar decisiones. La gente que solicita la eutanasia no es por escapar del dolor, porque hoy en día se quita, el problema es el sentimiento que esa situación genera. Que me consideren persona con capacidad de decidir hasta el último día de mi vida.